El pasado sábado 29 de Enero se celebró una nueva convocatoria del examen MIR, prueba que da acceso a los graduados en Medicina a la formación especializada.
Vamos a analizar las preguntas correspondientes al bloque de Cardiología o relacionadas con ella. La numeración corresponde a la versión 0 del examen, publicada por el Ministerio de Sanidad. Creemos que todas las respuestas propuestas por el Ministerio en la plantilla provisional son correctas en este bloque.
Si crees que hay alguna otra pregunta relacionada con Cardiología déjanoslo en los comentarios y la explicaremos!

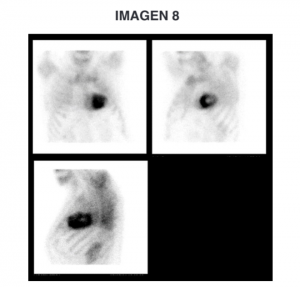
Pregunta 8:
– Pregunta asociada a imagen, en este caso una gammagrafía.
Se nos presenta el caso de un hombre mayor, con antecedente de neoplasia de próstata e hipertensión bien controlada, que consulta por clínica compatible con Insuficiencia Cardíaca. En el ETT describen hipertrofia leve y en la gammagrafía una captación patológica a nivel cardíaco.
La clínica subaguda nos permite descartar el IAM, sabiendo por otra parte que no nos hacen referencia a dolor torácico, alteraciones en ECG o elevación enzimática.
En el ETT que nos describen no se observa derrame pericárdico, con lo que podemos descartar esa opción también.
La amiloidosis es una enfermedad de depósito donde se produce un acúmulo de proteínas (una de ellas la transtiretina) en diferentes órganos, entre ellos el corazón. Se produce infiltración y engrosamiento de la pared ventricular, lo que provoca una disfunción diastólica y sistólica en grado variable, siendo la insuficiencia cardíaca la forma más frecuente de presentación. Una de las técnicas diagnósticas es la gammagrafía cardiaca con Tc 99 DPD, donde observamos una captación patológica de trazador a nivel cardíaco.
– En el caso clínico n.º 3 de nuestra web presentamos un paciente muy similar a este. Échale un vistazo!
– Respuesta correcta: 3.

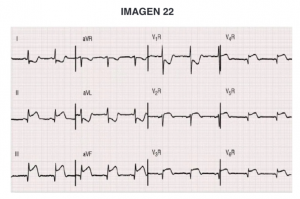
Pregunta 22:
– Pregunta asociada a imagen, donde nos muestran un ECG.
Nos presentan el caso de una mujer con factores de riesgo vascular que consulta por dolor torácico con cuadro vegetativo asociado. Se nos presenta un ECG que podríamos describir como ritmo sinusal a 60lpm y elevación de ST en cara inferior. La paciente presenta una exploración física compatible con shock cardiogénico (hipotensión, mala perfusión, bajo nivel de consciencia, etc). De las expuestas, la única opción que justifica todos los hallazgos es la afectación del ventrículo derecho.
– Respuesta correcta: 1.

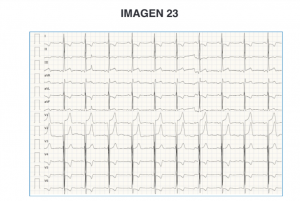
Pregunta 23:
– Pregunta asociada a imagen, también un ECG.
En este caso, nos cuentan el caso de un varón joven con antecedentes familiares de muerte súbita que consulta por síncopes y ángor con el esfuerzo. Nos refieren diagnóstico de «una miocardiopatía» por ecocardiograma. Con estos datos debemos pensar en una miocardiopatía hipertrófica obstructiva. En el ECG vemos complejos QRS con voltajes altos y ondas T negativas en cara lateral, compatible con este diagnóstico.
Como sabes, la principal disfunción que se produce en estos pacientes es diastólica, por presentar una hipertrofia miocárdica (el grosor de la pared del ventrículo está aumentado). La FEVI está preservada en la mayoría de casos.
– Respuesta correcta: 2.

Pregunta 50:
– Varón diabético y cardiópata, a tratamiento con metformina con mal control metabólico (HbA1c 8.3%) del que nos piden un ajuste de tratamiento.
Según las últimas guías ADA 2021 en un paciente de estas características deberíamos proponer un tratamiento con metformina + iSGLT2 o aGLP-1 de entrada, independientemente del control glucémico. En este paciente que solo está a tratamiento con metformina, la opción lógica de ajuste es añadir un iSGLT2 como es la Empaglifozina. En el estudio EMPA-REG, empagliflozina redujo muerte cardiovascular en pacientes diabéticos con ECV establecida, además de reducir significativamente hospitalizaciones por insuficiencia cardiaca y ser un fármaco nefroprotector.
– Respuesta correcta: 1.

Pregunta 81:
– Las comunicaciones interventriculares son la cardiopatía congénita más frecuente en el recién nacido después de la válvula aórtica bicúspide.
Las CIV perimembranosas son las más frecuentes y se localizan en el septo membranoso. Las CIV musculares, las cuales se localizan en la porción media y apical del tabique interventricular, son las que se cierran de forma espontánea con más frecuencia. El tamaño de la CIV va a determinar la repercusión clínica y la necesidad del tratamiento.
– Respuesta correcta: 4.

Pregunta 90:
– Pregunta teórica sobre la tetralogía de Fallot.
La Tetralogía de Fallot es la cardiopatía congénita cianótica que se caracteriza por ser una malformación con 4 componentes: CIV, Obstrucción al flujo de VD; Cabalgamiento de Aorta sobre el defecto del tabique ventricular e hipertrofia del VD. En la radiografía tiene una típica imagen de corazón en “bota” o “zueco”, ya que se levanta la punta del VD. También se puede apreciar una depresión (“signo del hachazo”) en la zona donde deberíamos encontrar la arteria pulmonar. Es una cardiopatía que se caracteriza por un flujo pulmonar disminuido, no por un hiperaflujo pulmonar.
– Respuesta correcta: 2.

Pregunta 122:
– Otro caso clínico. En esta ocasión, nos presentan un paciente con disnea subaguda que ha empeorado en los últimos días y ángor de esfuerzo. En la exploración describen un soplo sistólico áspero en segundo espacio intercostal derecho (foco aórtico), definitorio de estenosis aórtica.
Recuerda que el foco pulmonar se localiza en el 2º espacio intercostal izquierdo a nivel paraesternal, el tricúspide en el 4º espacio intercostal izquierdo paraesternal y el mitral en el quinto espacio intercostal izquierdo a nivel de línea medioclavicular. Un soplo de insuficiencia aórtica sería diastólico.
– Respuesta correcta: 2.

Pregunta 123:
– Pregunta teórica sobre QT largo, donde nos piden la respuesta falsa.
Sabemos que el Sd. de QT largo es una canalopatía arritmogénica caracterizada por alteración en la repolarización ventricular, con lo que la afectación electrocardiográfica se traduce en prolongación del intervalo QT. Existen diferentes tipos y múltiples mutaciones descritas, causando alteración en los canales de potasio o de sodio. Predispone a muerte súbita por arritmias ventriculares malignas del tipo Torsade de pointes (taquicardia ventricular polimorfa). Esta susceptibilidad al desarrollo de arritmias puede aumentar con el uso de determinados fármacos como antidepresivos (citalopram, escitalopram, tricíclicos, etc), antieméticos (domperidona, ondansetron), antiarrítmicos (procainamida, amiodarona, flecainida, etc), quinolonas o macrólidos, entre otros. Los betabloqueantes constituyen la primera línea de tratamiento, ya que reducen el riesgo de eventos cardiovasculares.
– Puedes leer una revisión completa de esta patología aquí.
– Respuesta correcta: 1.

Pregunta 124:
– Pregunta de dificultad elevada para opositores MIR, sobre modo de marcapasos a seleccionar en una paciente con FA y BAV completo sintomático.
La estimulación VVI es la que se recomienda en personas con FA crónica sin expectativas de recuperar el ritmo sinusal (paciente con FA permanente de 10 años de evolución). También se podría plantear la estimulación VVI en pacientes de edad avanzada con comorbilidades importantes que afecten a la supervivencia, cuando la necesidad de estimulación es baja. Dado que el paciente no presenta ritmo sinusal, el marcapasos DDD y el AAI estarían descartados en este caso. Tampoco la terapia de resincronización cardiaca, ya que el paciente presenta función ventricular conservada.
– Hace poco publicamos una mini-guía sobre marcapasos, que puedes revisar o descargar para tener siempre a mano.
– Respuesta correcta: 2.

Pregunta 125:
– Paciente con antecedente de WPW donde objetivamos un ECG compatible con FA preexcitada a 200lpm. En el WPW la conducción anterógrada se produce por la vía accesoria. Si se desarrolla fibrilación auricular, ante la ausencia del efecto normal de freno del nodo AV, se pueden desarrollar frecuencias ventriculares muy rápidas, que pueden desencadenar una fibrilación ventricular y muerte súbita.
En este caso, los antagonistas del calcio no-dihidropiridínicos (verapamilo, diltiazem) y la digoxina están contraindicados porque pueden desencadenar una fibrilación ventricular. Lo mismo sucede con la adenosina al producir bloqueo del nodo AV y favorecer la conducción por la vía accesoria.
El tratamiento indicado en este caso serían los fármacos que prolongan el período refractario, como la procainamida o la amiodarona; o bien la cardioversión eléctrica.
– En nuestra galería de ECG puedes ver el ECG basal de un paciente con WPW.
– Respuesta correcta: 4.

Pregunta 127:
– Pregunta teórica sobre prevención secundaria en cardiopatía isquémica.
El tabaquismo altera la función endotelial, facilita la adhesión celular y es un factor proinflamatorio, protrombótico y prooxidativo que facilita la aterosclerosis y potencia la inestabilización de las placas de ateroma, al que se atribuye incluso un papel proarritmogénico. Los pacientes con SCA que son fumadores tienen el doble de probabilidad de presentar una recurrencia de eventos isquémicos que los no fumadores. Los estudios observacionales demuestran que los pacientes que dejan de fumar reducen su mortalidad en los años siguientes respecto a los que continúan fumando, por lo que dejar de fumar es la medida potencialmente más efectiva de todas las estrategias de prevención secundaria y es preciso dedicar un gran esfuerzo a conseguir este objetivo. El resto de opciones también se incluyen dentro del adecuado control en un paciente con cardiopatía isquémica pero no tienen el peso que tiene el abandono del tabaco.
– En nuestro Twitter compartimos recientemente una infografía sobre los cambios que sufre el organismo cuando se deja de fumar? Compártela con tus pacientes!
– Respuesta correcta: 1.

Pregunta 128:
– Pregunta esperada de un fármaco que hasta ahora no había sido preguntado en el MIR: el sacubitrilo-valsartán.
Nos exponen el caso de una paciente con insuficiencia cardíaca con FEVI reducida, con disnea en clase funcional III de la NYHA, que precisa un ajuste farmacológico. El sacubitrilo-valsartan es el primer fármaco de su clase autorizado para el tratamiento de la IC sintomática con FEVI reducida, habiendo demostrado en estos pacientes reducción de la tasa de muerte y hospitalización. Por otra parte, no se recomienda el uso simultáneo de IECA (lisinopril) y ARA-II (valsartan), por lo que suspenderemos el primero ante el inicio del sacubitrilo-valsartan.
– Respuesta correcta: 3.

Pregunta 194:
– El síndrome cardiorrenal se define como una disfunción simultánea de corazón y riñón, con independencia de cuál de los dos órganos haya sufrido la lesión inicial. Los mecanismos fisiopatológicos responsables del síndrome cardiorrenal son complejos, multifactoriales y no del todo conocidos. Desde el punto de vista práctico, la presencia de deterioro de función renal en el contexto de una insuficiencia cardíaca se asocia a pronóstico adverso, ingresos más prolongados y peor evolución clínica. Como es lógico, si además del cuadro de IC y deterioro de función renal el paciente presenta anemia asociada, la clínica del paciente puede estar agravada (mayor disnea, astenia, etc).
El ritmo de galope se caracteriza por la audición de un tercer o cuarto ruido en la auscultación, debido al llenado brusco de un ventrículo insuficiente.
– Respuesta correcta: 2.

Pregunta 201:
– El síndrome de Tako-Tsubo se conoce también como síndrome de discinesia apical transitoria. Se caracteriza por dolor de características anginosas, con cambios electrocardiográficos, elevación de enzimas de daño miocárdico y una característica discinesia anteroapical del ventrículo izquierdo que se normaliza a los pocos días del episodio, con ausencia de obstrucción coronaria en la angiografía. La etiopatogenia de este síndrome no está del todo establecida, si bien se ha asociado a factores estresantes emocionales o físicos (el más descrito suele ser el fallecimiento de una persona allegada). Los mecanismos más frecuentemente involucrados son el espasmo de arterias coronarias epicárdicas, un trastorno de la microvascularización y una disfunción miocárdica secundaria a catecolaminas.
– Respuesta correcta: 4.
Esperamos que este comentario os sirva de ayuda, tanto si acabáis de hacer el MIR (mucho ánimo con la nueva etapa que vais a empezar), si ya sois residentes, adjuntos o estudiantes. Déjanos tus comentarios abajo!

